Was ist ein nachhaltiges Gesundheitswesen?
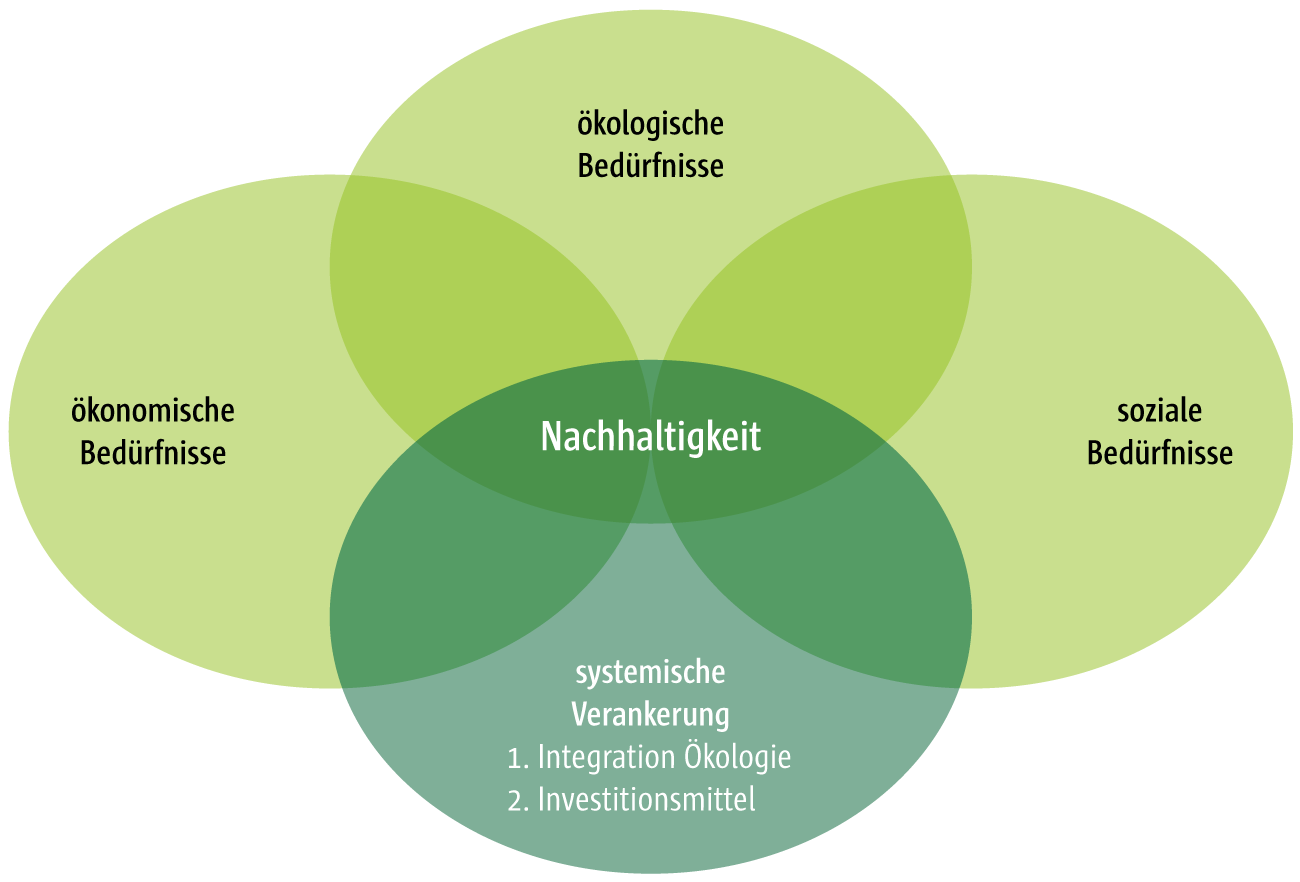
Nachhaltigkeit ist zu einem Modewort geworden. In jeder Branche und auch im Gesundheitswesen wird es immer häufiger verwendet, wenn auch die konkrete Bedeutung oft schwammig bleibt. Die in den letzten Jahren prominenter gewordene Diskussion um die Klimakrise fokussiert auf eine Definition von Nachhaltigkeit, die speziell die ökologische Modernisierung von Gesellschaften und Wirtschaftssystemen in den Mittelpunkt stellt. Doch die Weltkommission für Umwelt und Entwicklung hat bereits 1987 eine breitere Definition vorgelegt: „Eine nachhaltige Entwicklung entspricht den Bedürfnissen der heutigen Generation, ohne die Möglichkeiten künftiger Generationen zu gefährden, ihre eigenen Bedürfnisse zu befriedigen“ (Hauff 1987, S. 46). Diese breitere Definition zielt darauf ab, drei Bedürfnisdimensionen miteinander zu vereinen: ökonomisch, ökologisch und sozial. Diese gelten auch für das Gesundheitswesen.
- Ökonomische Bedürfnisse zielen auf die Bezahlbarkeit und die Effektivität der Gesundheitsversorgung ab, das heißt, wie viel Gesundheit je eingesetztem Euro „produziert“ wird (Graalmann et al. 2021a).
- Ökologische Bedürfnisse beziehen sich auf die Umweltverträglichkeit, zum Beispiel mit Blick auf Ressourcenverbrauch und die Produktion von Emissionen und anderer Abfälle sowie die Anpassungsfähigkeit etwa bei Hitze oder neuartigen Gesundheitsgefahren.
- Soziale Bedürfnisse bezeichnen vor allem einen gleichwertigen Zugang zur Gesundheitsversorgung unabhängig von Alter, Einkommen, Gesundheitszustand oder Wohnort der Patient:innen (vgl. Deutsche Nachhaltigkeitsstrategie 2021).
Die Bedürfnisbefriedigung der heutigen Generation soll also die künftigen Generationen nicht gefährden und die Nutzung von Ressourcen in allen Dimensionen so erfolgen, dass das System auch über Generationen hinweg seine Ziele erfüllen kann.
Ob der Einsatz von Ressourcen im Gesundheitsweisen ökonomisch, ökologisch oder sozial nachhaltig ist, richtet sich vor allem nach den für das System gesetzten Zielen in diesen drei Bedürfnisdimensionen bei einem zeitlichen Betrachtungszeitraum von mindestens 25 Jahren – also über eine Generation hinweg.
Die Zeitachse folgt dabei einer rollierenden Logik. Es geht am Ende um die Frage, ob die politischen, medizinischen und finanziellen Entscheidungen, die jetzt über den Ressourceneinsatz getroffen werden, auch aus Sicht der folgenden Generation(en) – in 25 oder 50 Jahren – nachhaltig sind. Es spielt keine Rolle, ob die Babyboomer den Millennials geschadet haben oder die Generation Y nachhaltiger lebt als die Generation Z.
Die internationale Gemeinschaft erzielte bei der nachhaltigen Ausrichtung unserer Gesellschaft bereits große Fortschritte. Internationale Klimaabkommen, die Definition von Grenzwerten, die Determinierung von Nachhaltigkeitszielen für ökonomische, ökologische und soziale Bedürfnisse bieten eine gemeinschaftliche Grundlage, um einen nachhaltigen Ressourcenverbrauch zu erlangen. Dennoch gelingt es Akteuren in vielen Ländern, Branchen und Institutionen nicht, ihre Entscheidungen stringent an diesen Zielen auszurichten – das trifft auch für das deutsche Gesundheitswesen zu. Aus ökologischer Sicht verbraucht das Gesundheitswesen heute 80 Prozent mehr Rohstoffe als Mitte der 1990er-Jahre und eine weitere Zunahme gilt als wahrscheinlich (Fraunhofer ISI 2021). Der Fachkräftemangel im Gesundheitswesen wird vor allem für die Pflege, aber auch für die Ärzteschaft bereits seit Jahren klar prognostiziert, aktuell beziffert das Deutsche Krankenhausinstitut die Lücke allein bei den Pflegepersonen auf 187.000 Vollzeitbeschäftigte bis 2030. Und auch mit den finanziellen Ressourcen des Systems wird nicht nachhaltig umgegangen: Die strukturelle Finanzlücke in der Gesetzlichen Krankenversicherung (GKV) und der Sozialen Pflegeversicherung (SPV) wächst trotz zahlreicher gesetzgeberischer Maßnahmen beständig an. So steht die GKV aktuell für 2023 vor einem Finanzierungsdefizit von 17 Milliarden Euro, einem neuen Höchstwert. Gleichzeitig droht immer mehr Krankenhäusern die Schließung und insbesondere strukturschwache Regionen stehen angesichts der Altersstruktur der niedergelassenen Ärzte und Apotheken vor der Herausforderung, einen dauerhaften Zugang zur Versorgung ermöglichen zu können.
Der Umgang mit Ressourcen im deutschen Gesundheitswesen ist gemessen am Versprechen einer guten, bezahlbaren Versorgung für jeden unabhängig vom Wohnort in keiner der genannten Dimensionen nachhaltig.
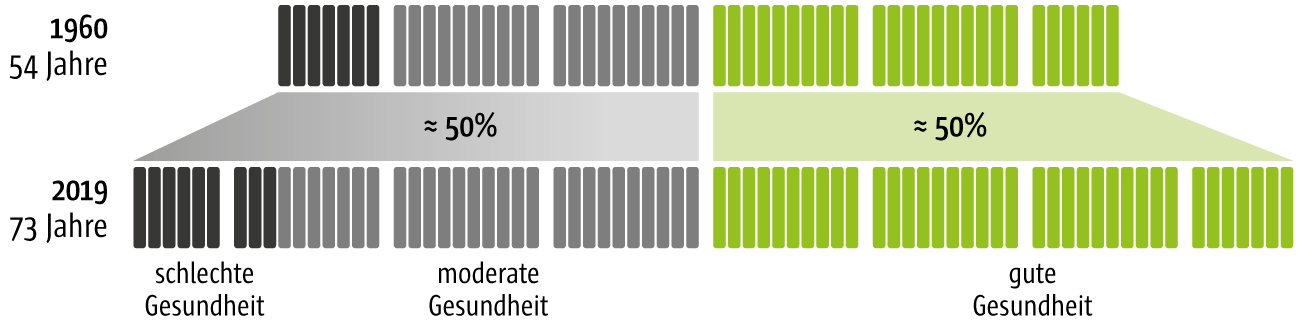
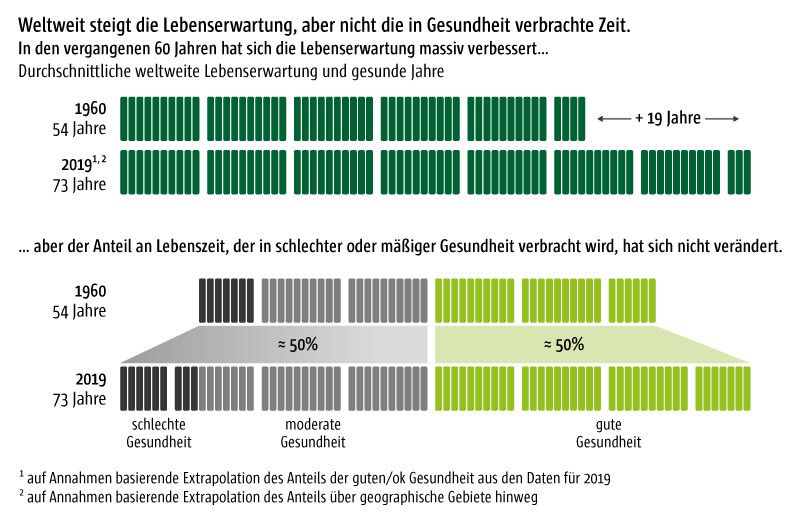
Angefeuert wird dies von der Zunahme der Lebenserwartung – ein medizinischer Erfolg, der aber leider gleichzeitig auch zu einer Zunahme der in Krankheit verbrachten Jahre führte. So stieg die Lebenserwartung in den letzten 60 Jahren international zwar von 54 auf 73 Jahre. Der Anteil der in Krankheit verbrachten Jahre stagniert aber bei 50 Prozent (s. Abb. 1, McKinsey Health Institute 2022). Die mit jeder Generation angestiegene Zahl der in Krankheit verbrachten Jahre führt im zweiten Schritt zu einem immer höheren Ressourcenbedarf und -einsatz in allen Bereichen.